CASO 119
13 de diciembre
Dr. Reinhard Rodríguez y Dra. Vanessa García Valencia. Residentes Dermatopatología, Universidad CES. Dra. Camila Montoya. Patóloga- Dermatopatóloga. MSPBS. Asunción, Paraguay.
Hombre, 30 años, múltiples pápulas asintomáticas, color piel, de 0,4 cc en el pecho. Sin antecedentes familiares.
¿Cuál cree usted es el diagnóstico más probable?
A. Esteatocistoma múltiple
B. Nevus del folículo piloso
C. Siringomas
D. Quiste velloso eruptivo
Solución y cierre del caso 23 de diciembre
CASO 112 (1ra y 2da parte)
3 de Mayo
Dra. Camila Montoya. Patóloga-Dermatopatóloga. Asunción, Paraguay. Dr. Rodrigo Restrepo. Patólogo-Dermatopatólogo. Profesor Programa de Especialización en Dermatopatología. Universidad CES. Medellín, Colombia.
Caso cortesía Dra. Ana María Aristizabal. Dermatológa. Profesora Univerdidad CES, Mdlln, Colombia.
Niña, 13 años. Áreas alopécicas fronto temporo parietales. Se tomaron dos grupos de biopsias en momentos diferentes (F1 primero; F2, F3 y F4 meses después)
Con los hallazgos histológicos ¿cuál cree es el diagnóstico más probable?
A. Alopecia androgénica
B. Alopecia frontal fibrosante
C. Alopecia areata en patrón ofiásico
D. Alopecia por tracción
Fotos clínicas 8 de mayo
Solución y cierre del caso 18 de mayo
 F1 |  F2 |  F3 |
|---|---|---|
 F4 |  F5 |
CASO 120
18 de enero
Dr. Reinhard Rodríguez y Dr. Javier Hernández. Residentes Dermatopatología, Universidad CES. Dra. Camila Montoya. Patóloga- Dermatopatóloga. MSPBS. Asunción, Paraguay.
Caso y fotos clínicas cortesía Dra. Carolina Velásquez. Profesora Dermatología Universidad CES. Mdlln, Col
Paciente masculino de 85 años quien presenta mácula hiperpigmentada en la frente.
¿Cuál cree usted es el diagnóstico más probable?
A. Queratosis actínica pigmentada
B. Lentigo solar
C. Nevus displásico
D. Lentigo maligno
Solución y cierre del caso 30 de enero
CASO 119
13 de diciembre
Dr. Reinhard Rodríguez y Dra. Vanessa García Valencia. Residentes Dermatopatología, Universidad CES. Dra. Camila Montoya. Patóloga- Dermatopatóloga. MSPBS. Asunción, Paraguay.
Hombre, 30 años, múltiples pápulas asintomáticas, color piel, de 0,4 cc en el pecho. Sin antecedentes familiares.
¿Cuál cree usted es el diagnóstico más probable?
A. Esteatocistoma múltiple
B. Nevus del folículo piloso
C. Siringomas
D. Quiste velloso eruptivo
Solución y cierre del caso 23 de diciembre
Si no te has inscrito, para opinar debes unirte a nuestra lista de correo AQUí
ESTACIÓN PIEL
Programa de Especialización en Dermatopatología
Universidad CES
Casos 2022
Si no te has inscrito aún, para opinar debes unirte a nuestra lista de correo AQUí
CASO 142 (23 de noviembre 2022 )
Dras. Claudia Montoya y Beatriz Orozco, Dermatólogas, Universidad del Norte. Dres. Juan C. Marchan y Daniela. Loaiza. Médicos Generales, Universidad del Norte, Barranquilla – Colombia. Dra. Diana Caicedo, Residente Dermatopatología CES y Dr. Rodrigo Restrepo M. Dermatopatólogo. Universidad CES, Medellín - Colombia. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción - Paraguay.
Hombre, 39 años, fototipo IV. Placa alopécica frontoparietal derecha de 5 años de evolución; deprimida y eritematosa con tricodinia, que en los últimos 6 meses ha aumentado de tamaño. Con los datos clínicos y las imágenes suministradas ¿Cuál cree usted es el diagnóstico más probable?
A. Lupus profundo
B. Morfea en golpe de sable
C. Síndrome de Parry-Romberg
D. Liquen escleroso extragenital
Solución y cierre del caso 30 de noviembre
 |  TricoscopiaEn la tricoscopia, ausencia de aberturas foliculares, áreas fibróticas blancas, con vasos dilatados, áreas de descamación y cilindros perifoliculares. |  |
|---|---|---|
 |  Tricrómico |  Tricrómico |
Si no te has inscrito aún, para opinar debes unirte a nuestra lista AQUí
Respuestas
Morfea en golpe de sable Juan Camilo Marchán
Morfea en golpe de sable Carlos Barria
Lupus profundo Raisa Acosta
Morfea en golpe de sable Alicia Uribe
Síndrome de Parry-Romberg Anónimo
Morfea en golpe de sable Jaime Soto
Morfea en golpe de sable Vanessa García
Morfea en golpe de sable Juan David Dufflart Ocampo
Morfea en golpe de sable Nancy Grandez
Lupus profundo Katherin Yessenia Sánchez Murphy
Morfea en golpe de sable Gerardo Prada
Morfea en golpe de sable Gloria Mendoza de Sánchez
Morfea en golpe de sable Anónimo
Morfea en golpe de sable Beatriz di Martino
Morfea en golpe de sable Francisco Javier Merino
Lupus profundo Anónimo
Morfea en golpe de sable Mayra Carrijo-Rochael
Morfea en golpe de sable Aleydi Gómez
Morfea en golpe de sable Víctor Delgado
Morfea en golpe de sable Anónimo
Lupus profundo Anónimo
Morfea en golpe de sable Ramiro Quintero
Morfea en golpe de sable Carlos Cortés Caballero
Morfea en golpe de sable Elena Gallego Domínguez
Morfea en golpe de sable Marcela Olaya Posada
Morfea en golpe de sable Carmen Camauta
Morfea en golpe de sable Jaime Arturo Mejía
Morfea en golpe de sable Ana Leticia Boff
Respuesta
B. Morfea en golpe de sable
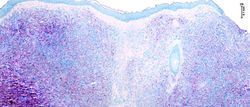
La morfea o esclerodermia localizada es una dermatosis rara de tipo inflamatorio con etiología no clara; al parecer multifactorial, que conduce a esclerosis de la piel y los tejidos subcutáneos, más frecuente en mujeres, blancas y en niños, cuyas lesiones suelen ubicarse en el tronco o las extremidades (1).
La presentación en cuero cabelludo se conoce como la morfea lineal en golpe de sable que suele iniciarse con induración lineal en la región frontal y en el cuero cabelludo (F1), la cual progresa hacia alopecia localizada, con atrofia y depresión cutánea (F2). Esta entidad puede tener afectación extra cutánea a tejidos subyacentes, como el cráneo, meninges o encéfalo, pudiendo desencadenar cefalea, epilepsia, uveitis y epiescleritis por lo que el diagnóstico temprano es importante (2).
Éste se confirma mediante el estudio histopatológico donde se observa esclerosis a nivel de la dermis (F3 – F4) que reemplaza y desplaza los anexos cutáneos. La tinción de tricrómico de Masson resalta las áreas esclerosas, particularmente en las imágenes en la parte central a la derecha (F5 – F6) (2).
A. Lupus profundo. Puede generar placas atróficas, pero los cambios histológicos son los de una paniculitis lupica (1,4).
C. Síndrome de Parry Romberg. Es el diagnóstico diferencial más importante a tener en cuenta el (4), considerado como una forma de la morfea lineal, que afecta al polo cefálico con pérdida de tejido dérmico, tejido celular subcutáneo, musculatura facial y lingual. Puede alcanzar la glándula parótida y el hueso en el lado inferior de la cara.
D. El liquen escleroso extragenital. Muestra muy rara vez localización en cuero cabelludo y su histología es la clásica del liquen escleroso. Ver Caso 38
Este caso fue presentado en la modalidad de poster en el First Bacerlona Hair Meeting que se llevo a Cabo en Sitges , Barcelona, del 29 de septiembre al 1 de octubre 2022.
Bibliografía:
-
Vázquez Sánchez M, Fuentelsaz Del Barrio MV, Conejero Del Mazo R, et al. Morfea lineal en golpe de sable: a propósito de un caso [Linear morphea in saber coup: about a case]. Arch Argent Pediatr. 2022 Apr;120(2):e75-e79. Spanish. Free text link
-
Bielsa Marsol I. Update on the classification and treatment of localized scleroderma. Actas Dermosifiliogr. 2013 Oct;104(8):654-66. Free text link
-
Ulc E, Rudnicka L, Waśkiel-Burnat A, Warszawik-Hendzel O, et al. Therapeutic and Reconstructive Management Options in Scleroderma (Morphea) en Coup de Sabre in Children and Adults. A Systematic Literature Review. J Clin Med. 2021 Sep 29;10(19):4517. Free text link
-
Hixon AM, Christensen E, Hamilton R, Drees C. Epilepsia en el síndrome de Parry-Romberg y esclerodermia lineal en coup de sabre: Serie de casos y revisión sistemática que incluye 140 pacientes. Comportamiento de la epilepsia. 2021 Agosto;121(Pt A):108068. PubMed
CASO 141 (10 de octubre 2022 )
1ra parte Clínica/HE
2da parte inmunohistoquímica 15 octubre 2022
Dra Jaqueline Cifuentes B. Residente de Dermatopatología. Universidad CES. Dra Natalia Peña Mira. Residente III Dermatología Universidad del Valle. Dr. Rodrigo Restrepo. Dermatopatólogo. Programa Dermatopatología Universidad CES. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay.
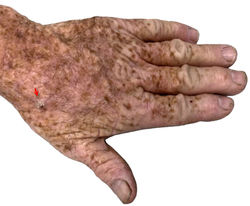
Hombre, 82 años. Fotodaño extenso en ambas manos. En el dorso izquierdo hay una lesión eritematosa descamativa de bordes netos y definidos de 6 mm de diámetro (flecha roja). ¿Cuál cree usted es el diagnóstico más probable?
a. Melanoma tipo diseminación superficial (pagetoide)
b. Carcinoma escamocelular de célula clara
c. Carcinoma sebáceo
d. Porocarcinoma
Solución y cierre del caso 22 de octubre
 F1 |  F2 |  F3 |
|---|---|---|
 F4 |  F5 |  F6. PAS / PAS DIASTASA |
 F7. |  F8. SOX 10 |  F9. CK 7, REC. ANDRÓGENOS, HER |
Si no te has inscrito aún, para opinar debes unirte a nuestra lista AQUí
Respuestas (1ra parte HE/Histoquímica)
Carcinoma escamocelular célula clara Gina Ramos
Carcinoma escamocelular célula clara Juan Carlos Garcés
Carcinoma escamocelular célula clara Beatriz di Martino
Carcinoma sebáceo Thomas Paulo Filho
Células claras com pleomorfimo
Carcinoma escamocelular célula clara Anónimo
Por la foto clínica
Carcinoma escamocelular célula clara Jaime Arturo Mejía
Carcinoma escamocelular célula clara Mayra Carrijo-Rochael
Carcinoma escamocelular célula clara Víctor León
Carcinoma escamocelular célula clara Lizza Paz
Carcinoma escamocelular célula clara Esther Mariela Estrada M.
Carcinoma escamocelular célula clara Elena Gallego Domínguez
Carcinoma escamocelular célula clara Libia Jiménez
Carcinoma escamocelular célula clara Jaime Campuzano
Melanoma tipo diseminación superficial Carlos Cortés Caballero
Carcinoma escamocelular célula clara Gerardo Prada Chona
Carcinoma escamocelular célula clara Anónimo
Carcinoma escamocelular célula clara Francisco Javier Merino
Carcinoma escamocelular célula clara Ramiro Quintero
Respuestas (2da parte Inmunohistoquímica)
Carcinoma escamocelular célula clara Beatriz Di Martino
Carcinoma escamocelular célula clara José Jaramillo
Carcinoma escamocelular célula clara Juan Carlos Garcés
Carcinoma escamocelular célula clara Giselle Romero Caimi
Carcinoma escamocelular célula clara Herberg Eastman
Carcinoma sebáceo Thomas Paulo Filho
Carcinoma sebáceo Anónimo
Carcinoma escamocelular célula clara Ramiro Quintero
Carcinoma escamocelular célula clara Juan David Dufflart O.
Carcinoma escamocelular célula clara Maite Fernández
Carcinoma escamocelular célula clara Marcela Olaya
Carcinoma escamocelular célula clara Mary Escarabay
Melanoma tipo diseminación superficial Paola Yolotzin Valenzuela
Carcinoma escamocelular célula clara Jaime Campuzano
Carcinoma escamocelular célula clara Alberto Alvarado
Carcinoma escamocelular célula clara Nataly Díaz
Carcinoma escamocelular célula clara Verónica Posso
Carcinoma escamocelular célula clara Gloria Mendoza de Sánchez
Carcinoma escamocelular célula clara Víctor León
Carcinoma escamocelular célula clara Clara Jaramillo
Carcinoma escamocelular célula clara Francisco Javier Merino
Carcinoma escamocelular célula clara Carmenza Camauta
Carcinoma escamocelular célula clara María del Consuelo Gómez
Carcinoma escamocelular célula clara Gonzalo de Toro
Respuesta
b. Carcinoma escamocelular de célula clara (CECC)
El carcinoma escamocelular de células claras o pagetoide (CECC) es un tipo relativamente raro (5%) de carcinoma escamo celular in situ que afecta predominantemente adultos mayores en áreas con fotodaño (F1). 1 No tiene características clínicas propias y su importancia radica en la confusión histológica que puede generar al presentar un patrón pagetoide.
Histológicamente, el CECC está formado por células disqueratósicas atípicas redondas, de citoplasma claro, que en este caso comprometen todo el espesor de la epidermis (F2). El citoplasma claro se debe al aumento del contenido de glucógeno, secundario a la disminución de la actividad de la fosforilasa (F3-5). Es entonces fuertemente PAS positivo y muy sensible a la diastasa que barre el glicógeno citoplasmático (F6). 2 No todos los tumores de este tipo presentan este patrón, siendo algunos negativos con el PAS. La tinción de inmunohistoquímica (IHQ) es positiva para P63 (F7).
a. Melanoma tipo diseminación superficial (pagetoide). Incorrecto. En este caso la tinción de IHQ es negativa para SOX10 (F8). Ver Caso 8
c. Carcinoma sebáceo. Incorrecto. EL aspecto de las células claras es multivacuolado, con núcleo central indentado y negativo con la tinción de PAS. Igualmente, los receptores de andrógenos son negativos en este caso (F9). Ver caso 121
d. Porocarcinoma. Incorrecto. Puede prestarse a confusión al ser PAS +, sensible a la diastasa. Sin embargo, no hay diferenciación ductal, excepto por algunos conductos atrapados (F5). La completa negatividad con CK7 ayuda a descartar el diagnóstico (F9). 2 Ver caso 21
Bibliografía
1. Lee JH, Lee SK, Kim JH, et al. Focal CK7 Positivity in Pagetoid Bowen's Disease: A Mimic of Extramammary Paget's Disease. Ann Dermatol. 2021;33(5):470-472. Free text link
2. Pedro Zaballos, MD, Paola Lara-Valencia, MD, Karolien Van Den Bossche, et al. Clear Cell Proliferations of the Skin. A Histopathologic Review. Am J Dermatopathol 2021;43:607–636). PubMed
CASO 140 (15 de septiembre 2022 )
1ra parte HE/Histoquímica
2da parte inmunohistoquímica 22 septiembre 2022
Dr. Reinhard Rodríguez. Dr. Rodrigo Restrepo. Dermatopatólogos. Programa Dermatopatología Universidad CES. Dra. Diana Caicedo. Residente. Programa Dermatopatología Universidad CES. Medellín, Col. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay.
Mujer, 48 años. Nódulo de 3.0 cm, no doloroso, móvil, en pared abdominal inferior. Con los datos clínicos y las imágenes histológicas suministradas ¿Cuál cree usted es el diagnóstico más probable?
A. Nevus de Spitz con formación de rosetas
B. Neuroblastoma
C. Schwannoma (similar a neuroblastoma) formador de rosetas
D. Tumor fusocelular hialinizante con rosetas gigantes
Solución y cierre del caso 29 de septiembre
 |  |  |
|---|---|---|
 |  TRICRÓMICO |  S 100 |
 SOX 10 |  Ki 67 |  Neurofilamentos, EMA / Melan A, CD 99, |
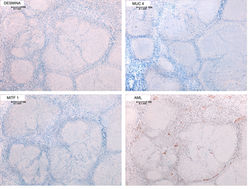 Desmina, MUC 4 / MITF 1, AML |
Respuestas (1ra parte HE)
Schwannoma (similar a neuroblastoma) formador de rosetas Juan Carlos Garcés
Tumor fusocelular hialinizante con rosetas gigantes Katherin Sánchez Murphy
Tumor fusocelular hialinizante con rosetas gigantes Constanza del Puerto
Tumor fusocelular hialinizante con rosetas gigantes Beatriz di Martino
Tumor fusocelular hialinizante con rosetas gigantes Anónimo
Tumor fusocelular hialinizante con rosetas gigantes Gina Ramos
Tumor fusocelular hialinizante con rosetas gigantes Jaime Arturo Mejía
Schwannoma (similar a neuroblastoma) formador de rosetas Verónica Posso
Nevus de Spitz con formación de rosetas Anónimo
Tumor fusocelular hialinizante con rosetas gigantes Carlos Barria
Schwannoma (similar a neuroblastoma) formador de rosetas Jaime Campuzano
Schwannoma (similar a neuroblastoma) formador de rosetas Vanessa García Valencia
Schwannoma (similar a neuroblastoma) formador de rosetas Diego Díaz
Schwannoma (similar a neuroblastoma) formador de rosetas Pablo Montes
Schwannoma (similar a neuroblastoma) formador de rosetas Anónimo
Tumor fusocelular hialinizante con rosetas gigantes Gerardo Prada Ch.
Schwannoma (similar a neuroblastoma) formador de rosetas Gloria Mendoza de Sánchez
Tumor fusocelular hialinizante con rosetas gigantes Omar Alexis Gómez Rodríguez
Schwannoma (similar a neuroblastoma) formador de rosetas Elena Gallego Domínguez
Tumor fusocelular hialinizante con rosetas gigantes Anónimo
Tumor fusocelular hialinizante con rosetas gigantes Esther Mariela Estrada Martínez
Schwannoma (similar a neuroblastoma) formador de rosetas Francisco Javier Merino
Tumor fusocelular hialinizante con rosetas gigantes Juan David Dufflart Ocampo
Respuestas (2da parte inmunohistoquímica)
Tumor fusocelular hialinizante con rosetas gigantes Omar Alexis Gómez Martínez
Tumor fusocelular hialinizante con rosetas gigantes Mayra Carrijo-Rochael
Tumor fusocelular hialinizante con rosetas gigantes Enoi Vilar
Tumor fusocelular hialinizante con rosetas gigantes Beatriz di Martino
Tumor fusocelular hialinizante con rosetas gigantes Anónimo
Schwannoma (similar a neuroblastoma) formador de rosetas Jaime Campuzano
Tumor fusocelular hialinizante con rosetas gigantes Elena Gallego
Schwannoma (similar a neuroblastoma) formador de rosetas Yamile Corredoira
Tumor fusocelular hialinizante con rosetas gigantes Ruth Amalia Estrada Aguilar
Schwannoma (similar a neuroblastoma) formador de rosetas Pablo José Erráez Jaramillo
Tumor fusocelular hialinizante con rosetas gigantes Carmen Camauta
Tumor fusocelular hialinizante con rosetas gigantes Juan David Dufflart Ocampo
Schwannoma (similar a neuroblastoma) formador de rosetas Esther Mariela Estrada
Tumor fusocelular hialinizante con rosetas gigantes Anónimo
Respuesta
C. Schwannoma (similar a neuroblastoma) formador de rosetas
Si bien los schwannomas son lesiones con características histológicas e inmunofenotípicas muy bien conocidas (Ver Caso 113), algunas variantes pueden representar un reto diagnóstico.
Este es el caso del schwannoma similar a neuroblastoma formador de rosetas fibrilares, descrito inicialmente por Goldblum y cols en 1994(1). Se trata de una lesión mesenquimal con ligero predominio en mujeres jóvenes, ya sea presentándose de forma aislada o en relación a schwannomatosis(2). Clínicamente se observan nódulos subcutáneos, en ocasiones dolorosos, localizados en extremidades o tronco (2).
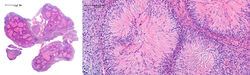
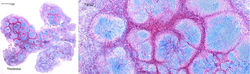
Microscópicamente, corresponde a una lesión mesenquimal de bordes bien delimitados (F1), donde resulta llamativo la presencia de estructuras rosetoides (F2), las cuales están constituidas por células pequeñas de núcleos hipercromáticos(3) dispuestas en la periferia con centro fibrilar colágeno radiado (F3), estos centros se resaltan con tinciones como tricrómico de Masson (F5). En áreas adyacentes, se logra observar células fusiformes y pequeñas que recuerdan a un schwannoma con patrón convencional(F4)(3).
Las tinciones de inmunohistoquímica muestran positividad fuerte y difusa para S100 (F6) y SOX10 (F7), con un índice de proliferación Ki67 bajo (F8)(4,5). Las tinciones para Neurofilamento, MelanA, EMA, CD99, Desmina, MUC4, MITF1 y AML son negativas (F9-F10), permitiendo distinguir a esta variante histológica de sus simuladores histológicos (4,5).
El diagnóstico diferencial más importante en este caso corresponde al tumor fusocelular hialinizante con rosetas gigantes, el cual se considera una variante histológica del sarcoma fibromixoide de bajo grado(5,6). Esta lesión se caracteriza por presentar una población de células fusiformes dispuestas en sábanas intercaladas con áreas mixoides. Las estructuras rosetoides de este tumor presentan un centro hialino amorfo, no fibrilar. Los marcadores de inmunohistoquímica como MUC4, EMA y CD99 resultan útiles en la distinción de esta neoplasia, así como estudios moleculares para detectar traslocaciones específicas(6).
Bibliografía:
1. Goldblum J, Beals T, Weiss S. Neuroblastoma-like Neurilemoma. The American Journal of Surgical Pathology. 1994;18(3):266-273. Pubmed
2. Sharma P, Chatterjee D, Das A. Neuroblastoma like schwannoma: a diagnostic challenge. BMJ Case Reports. 2017;bcr-2017-220721. PDF
3. Sulhyan K, Deshmukh B. Neuroblastoma - Like Schwannoma in a Case of Schwannomatosis : Report of a Rare Case. International Journal of Health Sciences. 2015;9(4):469-472. PDF
4. Lewis Z, Geisinger K, Pichardo R, Sangueza O. Schwannoma with Neuroblastoma-Like Rosettes. The American Journal of Dermatopathology. 2005;27(3):243-246. Pubmed
5. Koubaa Mahjoub W, Jouini R, Khanchel F, Ben Brahim E, Llamas-Velasco M, Helel I et al. Neuroblastoma-like schwannoma with giant rosette: A potential diagnostic pitfall for hyalinizing spindle cell tumor. Journal of Cutaneous Pathology. 2019;46(3):234-237. Pubmed
6. Ramaswamy A, Chatura K. Hyalinizing spindle cell tumor with giant rosettes. Annals of Saudi Medicine. 2011;31(1):83-86. PDF
CASO 139 (13 de junio 2022 )
1ra parte HE/Histoquímica
2da parte inmunohistoquimica 28 junio 2022
Catalina Cuéllar-Martinez , Vanessa García-Valencia, Rodrigo RestrepoM. Dermatopatólogos. Programa Dermatopatología Universidad CES. Medellín, Colombia. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay.
Mujer, 63 años, con lesión asintomática, varios meses de evolución, localizada en el canto externo derecho. Al examen físico se encontró una pápula eucrómica, de aspecto translúcido.
Con los datos clínicos y las imágenes histológicas suministradas ¿Cuál cree usted es el diagnóstico más probable?
A. Carcinoma basocelular
B. Carcinoma endocrino mucoproductor de glándula sudorípara
C. Hidrocistoma apocrino
D. Hidradenoma nodular
Solución y cierre del caso 1 de julio
 F1 |  F2 |  F3 |
|---|---|---|
 F4 |  F5 |  F6 |
 F7 |  F8 Azul de alcián |  F9 CK 7 |
 F10 Cromogranina |  F11 Enolasa específica neuronal |  F12 Receptores de Estrógenos |
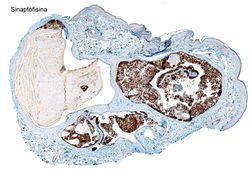 F13 Sinaptofisina |  F14 Ki 67 |
Respuestas (1ra parte HE)
Ca. endocrino mucoproductor Lina Huérfano
Ca. endocrino mucoproductor María Janeth Vargas
Ca. endocrino mucoproductor Gonzalo Andrés de Toro
Hidrocistoma apocrino Jaime Soto
Hidrocistoma apocrino Jesús Cuevas Santos
Ca. endocrino mucoproductor Mónica Ruiz Ballón
Hidrocistoma apocrino Beatriz di Martino
Hidrocistoma apocrino Anónimo
Ca. endocrino mucoproductor María Lorido
Hidradenoma nodular Guimar Jiménez
Ca. endocrino mucoproductor Carlos Barria
Hidrocistoma apocrino Jaime Campuzano
Hidrocistoma apocrino Anónimo
Ca. endocrino mucoproductor Jaime Arturo Mejía
Ca. endocrino mucoproductor Francisco Javier Merino
Ca. endocrino mucoproductor Verónica Posso
Ca. endocrino mucoproductor Marcela Olaya Posada
Ca. endocrino mucoproductor María del Consuelo Gómez
Hidradenoma nodular Eduardo Garzón Aldas
Hidrocistoma apocrino Carlos Cortés Caballero
Respuestas (2da parte inmunohistoquímica)
Ca. endocrino mucoproductor Gina Ramos
Ca. endocrino mucoproductor Isaira Torpoco
Ca. endocrino mucoproductor Beatriz Di Martino
Ca. endocrino mucoproductor Jaime Campuzano
Ca. endocrino mucoproductor Pablo Montes-Arcón
Ca. endocrino mucoproductor Mónica Ruiz Ballón
Ca. endocrino mucoproductor Francisco Javier Merino
Ca. endocrino mucoproductor Joseph Arzapalo Benavides
Llama la atención las células flotando en mucina como e PCMC
Ca. endocrino mucoproductor Juan David Ruiz Restrepo
Ca. endocrino mucoproductor Paola Yolotzin Valenzuela Torres
Ca. endocrino mucoproductor Marcela Olaya Posada
Hidrocistoma apocrino Anónimo
Ca. endocrino mucoproductor Margarita Oliver
Respuesta
B. Carcinoma endocrino mucoproductor de glándula sudorípara
El carcinoma endocrino de glándulas sudoríparas productoras de mucina (EMPSGC) es una neoplasia rara, descrita por primera vez en 1997 como un tumor primario de bajo grado, de crecimiento lento y de baja recurrencia. Su morfología e inmunofenotipo son similares a los de las lesiones de mama, incluido el carcinoma ductal in situ endocrino (CDIS) y el carcinoma papilar sólido. Mientras que el EMPSGC suele afectar a adultos mayores con predominio en mujeres y tiene predilección por la piel del párpado (F1), también se han informado casos raros que involucran mejillas, región periauricular, área occipital, cuero cabelludo e incluso tórax. Aunque su curso clínico es generalmente asintomático, parece ser un precursor del carcinoma mucinoso invasivo con potencial de recurrencia local. Hay informes conflictivos sobre cual parpado es más frecuentemente afectado.
Los cortes histológicos mostraron una lesión pseudoencapsulada, compuesto por un área quística cubierta por epitelio cuboideo , con un área sólida que contiene células monomórficas, focos de diferenciación glandular y otras células de aspecto apocrino exhibiendo secreción de decapitación (F2-F7). Hay positividad para la mucina en el moco extracelular con azul de alcián (F8). Con la inmunohistoquímica el análisis mostró tinción positiva para citoqueratina 7 (F9), cromogranina (F10), enolasa específica neuronal (F11) y receptor de estrógeno (F12), sinaptofisina (F13). Por otro lado, la lesión era negativa para CEA y CD138 y presentaba una tinción débil para Ki67 (F15).
Teniendo en cuenta estos hallazgos, se diagnosticó un carcinoma de glándulas sudoríparas productoras de mucina endocrina. El paciente fue sometido a resección quirúrgica de la lesión.
Ver articulo completo en:
-
Cuéllar-Martinez MC, García-Valencia V, Montoya-Bueno C, Restrepo-Molina R (2022). Endocrine Mucin-Producing Sweat Gland Carcinoma: A Case Report and Literature Review. J Clin Cosmet Dermatol 6(2): dx.doi.org/10.16966/2576-2826.171. Free Text Link
CASO 138 (25 de mayo 2022 )
Dr. Rodrigo Restrepo Profesor Programa Dermatopatología Universidad CES. Medellín, Colombia. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay.
Hombre, 65 años. Pérdida severa del cabello en casi todo el cuero cabelludo. Área occipital preservada. Historia familiar de alopecia androgénica.
Con los datos clínicos y las imágenes histológicas suministradas ¿Cuál cree usted es el diagnóstico más probable?
A. Alopecia androgénica
B. Liquen plano pilar en patrón de distribución
C. Alopecia areata
D. Alopecia cicatricial no específica
Solución y cierre del caso 6 de junio
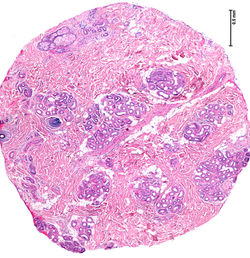 F1 |  F2 |  F3 |
|---|---|---|
 F4 |
Si no te has inscrito aún, para opinar debes unirte a nuestra lista AQUí
Respuestas
Alopecia cicatricial no específica Anónimo
Alopecia androgénica Carlos Barria
Liquen plano pilar en patrón Elizabeth Milena Arciniegas
Liquen plano pilar en patrón Gonzalo Eguiguren
Alopecia androgénica Enoi Vilar
Alopecia androgénica Francisco Javier Merino
Alopecia cicatricial no específica Anónimo
Alopecia androgénica Jaime Campuzano
Alopecia androgénica Mayra Rochael
Alopecia androgénica Jesús Cuevas
Alopecia androgénica Elena Gallego Domínguez
Alopecia androgénica José Manuel García Rodríguez
Alopecia cicatricial no específica Anónimo
Alopecia androgénica Esther Mariela Estrada
Alopecia androgénica Nancy Grandez
Alopecia androgénica Alberto Alvarado
Alopecia androgénica Jaime Campuzano Granados
Respuesta
A. Alopecia androgénica (AGA)
Este es un caso complejo de un paciente con una AGA muy severa. Aunque el diagnóstico se puede sospechar histológicamente, la información clínica es definitiva.
La histología es interesante porque rara vez se toman biopsias de esta clase de pacientes. En consecuencia, no se está acostumbrado a esta imagen histológica tan despoblada de folículos y con un aparente incremento en el colágeno interfolicular, que puede simular un aspecto cicatricial. De hecho, la AGA recalcitrante de larga data funcionalmente puede considerarse como una alopecia permanente, aun así no haya realmente una cicatriz (alopecia bifásica).
En la primera microfotografía (F1) apenas hay dos folículos al lado izquierdo, ambos miniaturizados, el mas oscuro correspondiendo a un bulbo. Casi no se observan glándulas sebáceas, pero este nivel no es el adecuado para dicha evaluación ya que es muy profundo, Además, se observa un ligero incremento en unidades glandulares ecrinas (F2). Como se menciono el colágeno se esta un poco grueso y apretado, pero esta es una característica normal en la piel de cuero cabelludo, nuca y espalda. La tercera y cuarta microfotografías (F3. F4) corresponden a cortes más superficiales. Las glándulas sebáceas son prominentes y prácticamente todos los folículos están miniaturizados, al punto de ser difíciles de reconocer (F3). Si se observa con atención también hay un incremento en folículos en telógeno, dos de ellos reconocibles en la parte superior e inferior de la mitad izquierda de la última microfotografía, como se observa usualmente en la AGA. No hay infiltrado inflamatorio ni ningún otro hallazgo en particular. Ver caso 100
Algunos estudios han mostrado fibrosis e inflamación en la región de la protuberancia, los cuales podrían provocar disfunción de las células madre y la inhibición del crecimiento del cabello, lo que finalmente lleva a la miniaturización. Igualmente otros han mostrado una aparente desinserción del musculo erector erector del pelo del promontorio como factor que empeoraría el pronostico 1,2,3.
B. Liquen plano pilar en patrón de distribución. Ver caso 29 y caso 57
C. Alopecia areata. Puede ser imposible histológicamente diferenciar una AGA avanzada de una alopecia areata crónica. Em ambas hay un incremento importante en los folículos miniaturizados y en telógeno. El típico infiltrado inflamatorio peri bulbar muchas veces está ausente
D. Alopecia cicatricial no específica. No hay incremento en la cantidad o calidad del colágeno, perdida de glándulas sebáceas, descamación prematura de la vaina radicular interna o infiltrado inflamatorio destruyendo folículos pilosos.
Bibliografía
-
Li K, Liu F, Sun Y, Gan Y, Zhu D, Wang H, Qu Q, Wang J, Chen R, Fan Z, Liu B, Fu D, Miao Y, Hu Z. Association of fibrosis in the bulge portion with hair follicle miniaturization in androgenetic alopecia. J Am Acad Dermatol. 2022 Jan;86(1):213-215. PubMed
-
Plante J, Valdebran M, Forcucci J, Lucas O, Elston D. Perifollicular inflammation and follicular spongiosis in androgenetic alopecia. J Am Acad Dermatol. 2022 Feb;86(2):437-438. PubMed
-
Yazdabadi A, Whiting D, Rufaut N, Sinclair R. Miniaturized Hairs Maintain Contact with the Arrector Pili Muscle in Alopecia Areata but not in Androgenetic Alopecia: A Model for Reversible Miniaturization and Potential for Hair Regrowth. Int J Trichology. 2012 Jul;4(3):154-7. Free Text Link
CASO 137 (21 de abril 2022 )
Dra. Jaqueline Cifuentes Residente Dermatopatología. Universidad CES. Dr. Juan Eduardo Rocha. Residentes Dermatopatología. Universidad CES. Mdlln, Col. Dr. Rodrigo Restrepo Profesor Programa Dermatopatología Universidad CES. Medellín, Colombia. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay.
Mujer, 35 años. Consulta por pequeña lesión máculas color café oscuro de bordes netos y definidos, 3.0 x 2.0 mm de diámetro con pigmento homogéneo. Localizada en cara interna de labio mayor derecho.
Con los datos clínicos y las imágenes histológicas suministradas ¿Cuál cree usted es el diagnóstico más probable?
A. Lentigo de las mucosas
B. Melanoma in situ
C. Nevus azul
D. Melanocitosis dérmica
Solución y cierre del caso 27 de abril
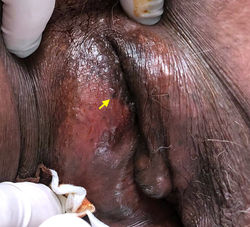 F1 |  F2 |  F3 |
|---|---|---|
 F4 |  F5SOX10 / HMB45 |  F6S100 / Ki 67 |
Respuestas
Lentigo de las mucosas Carlos Cortés Caballero
Lentigo de las mucosas Gonzalo de Toro
Lentigo de las mucosas Carlos Barria
Lentigo de las mucosas Beatriz Di Martino
Melanocitosis dérmica Elizabeth Milena Arciniegas
Lentigo de las mucosas Mayra Carrijo Rochael
Lentigo de las mucosas Julia Mesa
Lentigo de las mucosas Jaime Arturo Mejía
Lentigo de las mucosas Jesús Cuevas Santos
Lentigo de las mucosas María Janet Vargas
Lentigo de las mucosas Fernando Cabo Gómez
Lentigo de las mucosas María del Consuelo Gómez
Veo una teca. Me parece un nevus de unión
Lentigo de las mucosas Anónimo
Lentigo de las mucosas Gerardo Prada Chona
Lentigo de las mucosas Esther Mariela Estrada Martínez
Lentigo de las mucosas Francisco Javier Merino
Lentigo de las mucosas Mary Escarabay
Lentigo de las mucosas Abril Trejo
Lentigo de las mucosas Jaime Campuzano
Lentigo de las mucosas Jairo Sandoval
Respuesta
A. Lentigo de la mucosa genital (LMG)
Se considera una forma de mácula melanótica. Según su localización se reconocen varios subtipos de máculas melanóticas: oral (Ver Caso 108), genital, areolar, acral y del lecho ungueal. Pueden ser solitarias o múltiples y a veces asociadas con otras entidades, particularmente en pacientes jóvenes, como la enfermedad de Dowling-Degos, el complejo de Carney y los síndromes de LEOPARD, Peutz-Jeghers, LAMB, Noonan, Bannayan-Riley-Ruvalcaba y NAME. En general son lesiones planas, pigmentadas bien definidas y de bordes lisos (F1).
El LMG afecta la vulva y el pene. En la vulva se encuentran más comúnmente en los labios menores, pero también se puede ver en los labios mayores (F1), el introito y el perineo. Pueden ser múltiples y de gran tamaño. El LMG puede ser clínicamente indistinguible del melanoma in situ 1.
Desde el punto de vista histológico todas las formas de máculas melanóticas mostrarán parámetros histológicos similares. Se caracterizan por pigmentación uniforme prominente de melanina en la capa de células basales del epitelio (F2), generalmente acentuado en las puntas de las crestas interpapilares (F3). En general son lesiones pobremente celulares, con poca hiperqueratosis y leve acantosis (F4-F6). Los melanocitos suelen ser normales o levemente aumentados en número, y cuando están presentes son equidistantes entre sí y separados por queratinocitos normales, sin mostrar migración pagetoide. Con la inmunohistoquímica los LMG carecen de proliferación confluente o nidos de unión (F5,F6). Debe tenerse en cuenta que la presencia de dendritas atrapando queratinocitos en la capa basal del epitelio es un rasgo característico de los LMG (F5-HMB45).2
B. Melanoma in situ. El diagnóstico diferencial más importante es con el melanoma incipiente in situ. El melanoma es una enfermedad de pacientes mayores e histológicamente muestra apiñamiento y crecimiento lentiginoso de melanocitos junto con atipia citológica, pigmentación irregular, alargamiento gradual de las crestas interpapilares, al igual que distribución irregular del pigmento y diseminación pagetoide. Finalmente, es importante recalcar que, si la biopsia es del borde de un melanoma in situ, estas áreas periféricas pueden verse histológicamente muy similar a la mácula melanótica. 2, 3
C. y D. Nevus azul y melanocitosis dérmica. El nevus azul histológicamente se caracteriza por melanocitos dendríticos en la dermis, lo cual no fue observado en este caso. Adicionalmente la melanocitosis no es un fenómeno descrito a nivel vulvar.
Bibliografía
-
De Giorgi V, Gori A, Salvati L, et al. Clinical and Dermoscopic Features of Vulvar Melanosis Over the Last 20 Years. JAMA Dermatol. 2020;156(11):1185–1191. Free text link
-
J.A. Plaza, V.G. Prieto. Mucosal Melanoma (Oral Cavity, Vulva, and Penis). Pathology of Pigmented Skin Lesions. Springer-Verlag Berlin Heidelberg 2017 1. Pag 482 - 489
-
Wohlmuth C, Wohlmuth-Wieser I. Vulvar malignancies: an interdisciplinary perspective. J Dtsch Dermatol Ges. 2019;17(12):1257-1276. Free text link
CASO 136 (1era parte -Clínica- 18 de marzo 2022 )
Dra. Jaqueline Cifuentes Residente Dermatopatología. Universidad CES. Dr. Rodrigo Restrepo Profesor Programa Dermatopatología Universidad CES. Medellín, Colombia. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay.
Dr. Andrés F. Zea-Vera Departamento de Microbiología, Facultad de Medicina, Universidad del Valle /Clínica de Inmunología Clínica, Hospital Universitario del Valle. Dr. Felipe E. Estupiñan-Lopez Servicio de Dermatología, Facultad de Medicina, Universidad del Valle. Dra. Myriam J. Vargas Servicio de Dermatología, Facultad de Medicina, Universidad del Valle / Clínica de Psoriasis y Fototerapia, Hospital Universitario del Valle. Dr. Anilza Bonelo Departamento de Microbiología, Facultad de Salud, Universidad del Valle, Cali, Colombia
Mujer, 19 años. Un mes con pápulas y pústulas, que confluyen formando grandes placas, inician en abdomen, se extienden a miembros superiores e inferiores, rápidamente se generalizan. Este es el tercer episodio que debuta con los mismos síntomas, a los 13 y 17 años fue manejada con diagnóstico de Steven Jonhson y Necrolisis epidérmica tóxica.
Con los datos clínicos y las imágenes histológicas suministradas ¿Cuál cree usted es el diagnóstico más probable?
A. Psoriasis pustulosa
B. Enfermedad de Sneddon-Wilkinson
C. Pustulosis exantemática generalizada aguda
D. Piodermitis purulenta
Segunda parte -Histología- 23 de marzo 2022 (puede opinar de nuevo)
Solución y cierre del caso 4 de abril
 F1 |  F2 |  F3 Dermatoscopia |
|---|---|---|
 F4 Bajo licencia Creative Commons Attribution-Share Alike 3.0Büste von Leo von Zumbusch in der Klinik Thalkirchner Straße, erstes Obergeschoss im Flur im Flügel an der Frauenlobstraße. |  F5 |  F6 |
 F7 |  F8 |  F9 |
 F10 Post-tratamiento |
Respuestas (1era parte -Clínica- 18 de marzo 2022 )
Psoriasis pustulosa Sonia Tello
PEGA Aloisio Carlos Gamonal
PEGA ou AGEP
PEGA Margarita Oliver
PEGA Melissa Quintero
PEGA Elena Gallego Domínguez
Psoriasis pustulosa Fernando Cabo Gómez
Psoriasis pustulosa Chester Nimitz
Generalizada
Psoriasis pustulosa Anónimo
PEGA Roy García
PEGA Jaime Campuzano Granados
PEGA Esther Mariela Estrada Martínez
PEGA María Gloria Mendoza de Sánchez
Psoriasis pustulosa Mónica Ruiz
PEGA Eduardo Garzón Aldas
Psoriasis pustulosa Mayra Carrijo Rochael
Psoriasis pustulosa Víctor Delgado
Psoriasis pustulosa Carlos Cortés Caballero
Respuestas (2da parte -Histología- 23 de marzo 2022 )
Psoriasis pustulosa Nancy Grandez
Psoriasis pustulosa Lina Huérfano
Psoriasis pustulosa Jaime Campuzano
Enf. de Sneddon-Wilkinson Carlos Saldaña
PEGA Fernando Cabo Gómez
PEGA Enrique Belloloio
PEGA Rolando Hernández Pérez
Psoriasis pustulosa Isidro Enrique Valle Rodríguez
Psoriasis pustulosa Jesús Cuevas Santos
Psoriasis pustulosa Roy García
Psoriasis pustulosa Esther Mariela Estrada
Psoriasis pustulosa Mónica Gaviria
EGA Elena Gallego Domínguez
Psoriasis pustulosa Francisco Javier Merino
Psoriasis pustulosa Gerardo Prada Chona
Psoriasis pustulosa María del Consuelo Gómez
Asumo que la paciente no ingiere medicamentos
Psoriasis pustulosa Libis Jiménez
Psoriasis pustulosa María Gloria Mendoza de Sánchez
EGA Aleydi Gómez
Psoriasis pustulosa Guimar Jiménez
Psoriasis pustulosa Marcela Olaya
Psoriasis pustulosa Álvaro Rojas Sosa
Respuesta
A. Psoriasis pustulosa (correcta)
Se trata de una entidad con características particulares cuya etiología fue desconocida durante mucho tiempo, hasta que en 2011 Marrakchi et al describieron 9 casos con manifestaciones clínicas compatibles, en los cuales fue posible identificar la mutación del gen IL36RN que codifica para el antagonista del receptor de interleucina 36. De estos 9 casos, 8 tenían un antecedente de consanguinidad y se caracterizó como una enfermedad a la que denominó DITRA. Esta alteración genética condiciona un trastorno autoinflamatorio caracterizado por inflamación estéril de la piel
En el caso de esta paciente se confirmó la deficiencia del receptor antagonista de interleucina-36 (DITRA). La psoriasis pustulosa generalizada (PPG) se desarrolla independientemente o en asociación con psoriasis preexistente, esta proporción varía según los diferentes informes en la literatura. Sin embargo, en los pacientes que debutan con psoriasis pustulosa generalizada de novo, existe mayor probabilidad de encontrar la mutación IL36RN sobre todo cuando su presentación es a edades tempranas.
Por lo general, el cuadro clínico consiste en la aparición recurrente de pequeñas pústulas estériles sobre un fondo eritrodérmico (F1), con severo compromiso en cuero cabelludo (F2, F3), las cuales son características sugestivas de una PPG del tipo Von Zumbush (F4). En el caso presentado, la biopsia de piel mostró cambios psoriasiformes en la epidermis dados por paraqueratosis, elongación de las crestas interpapilares, vasos papilares prominentes y ausencia focal de la capa granular (F5), además de pústulas espongiformes (F6) hiperqueratosis con paraqueratosis, agregados de neutrófilos entre queratinocitos degenerados formando macropústulas subcórneas (F7-F9) configurando de esta manera desde el punto de vista clínico y morfológico el diagnóstico de psoriasis pustulosa generalizada o psoriasis de Von Zumbush. Es importante anotar que, aunque a veces pueden observarse hallazgos histológicos típicos de psoriasis como en este caso, lo más frecuente es que esos elementos no estén presentes dada la naturaleza aguda del proceso en la PPG.
La paciente mejoró inicialmente después de terapia con adalimumab. Actualmente se encuentra con acitretin, quedando solo compromiso leve en el cuero cabelludo (F10).
-
Enfermedad de Sneddon-Wilkinson (incorrecta). La dermatosis pustular subcórnea, o enfermedad de Sneddon-Wilkinson, es una dermatosis poco frecuente. Se ha encontrado asociación con paraproteinemias del tipo Iga y mieloma múltiple hasta en el 40% de los casos. Se manifiesta clínicamente con pústulas en el tronco y las áreas intertriginosas, rara vez acrales y síntomas sistémicos. En la biopsia hay colecciones subcorneales de neutrófilos que forman pústulas. La respuesta a la dapsona es rápida y generalmente no hay compromiso de cuero cabelludo. Ninguna de las características mencionadas se observó en este paciente.
-
Pustulosis exantemática generalizada aguda (incorrecta). Se trata de una erupción febril aguda. Habitualmente es consecuencia de la administración de un fármaco (betalactámicos, macrólidos, bloqueadores de canales de calcio) y sucede 1-3 semanas después. No es el cuadro recurrente como el caso que estamos presentando.
-
Piodermitis purulenta (incorrecta). Se genera por causas bacterianas por Staphylococcus aureus y Streptococcus. Factores que contribuyen a este tipo de infecciones son: inmunosupresión, dermatitis atópica y lesión preexistente en los tejidos e inflamación. Son lesiones localizadas y no generalizadas como sucedió en esta paciente.
Este caso ha sido reproducido con autorización del Journal of Clinical Immunology (Creative Commons Attribution 4.0 International licence)
Zea-Vera AF, Estupiñan-Lopez FE, Cifuentes-Burbano J, Vargas MJ, Bonelo A. Interleukin-36 Receptor Antagonist Deficiency (DITRA) with a Novel IL36RN Homozygous Mutation c.200G > T (P.Cys67Phe) in a Young Colombian Woman. J Clin Immunol. 2019 Apr;39(3):261-263. Pub Med
CASO 135 (1era parte - HE)
21 de febrero 2022
Dra. Jaqueline Cifuentes Residente Dermatopatología. Universidad CES. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay. Dr. Rodrigo Restrepo Profesor Programa Dermatopatología Universidad CES. Medellín, Colombia.
Mujer 65 años. Clínica de 9 meses con lesiones tipo placa en codo derecho y nódulos en rostro. Son asintomáticas.
Con los datos clínicos e histológicos (HE )suministrados ¿Cuál cree usted es el diagnóstico más probable?
A. Sarcoidosis
B. Enfermedad de Rosai-Dorfman
C. Lepra
D. Linfoma células B
Solución y cierre del caso 1 de marzo
Respuestas
Lepra Yusmay Katerine Berbeo
Veo células espumosas de Virchow
Lepra Elene Gallego
Lepra Fernando Cabo Gómez
Lepra Elsa Bibiana Peña
Lepra Elizabeth Ball de Picón
Lepra Omar Alexis Gómez Rodrífuez
Lepra María Isabel Moreno Vivanco
Lepra Melissa Quintero
Enf. de Rosai-Dorfman Jaime Campuzano
Lepra Juan David Ruiz
Lepra Lizbeth Andrea Ramírez
Lepra Carlos Cortés Caballero
Lepra Beatriz Di Martino
Lepra Jairo Sandoval
Lepra Enrique Bellolio
Lepra Mary Escarabay
Lepra Esther Mariela Estrada M.
Lepra Julia Mesa
Lepra Gerardo Prada
Linfoma B Anónimo
Lepra marcela Olaya
Lepra Mayra Carrijo-Rochael
Lepra Marco Alfonso Nieto
Lepra Verónica Posso
Lepra Lina Huérfano
Lepra Diana Palacios
Lepra Jaime Campuzano
Lepra Astrid Lorena Ruiz
Respuesta
C. Lepra lepromatosa (correcta)
En este paciente se puede observar nódulos eritematosos bilaterales en región supraciliar y en la cabeza de la ceja con pérdida del pelo. Además de una placa anular de bordes eritematosos y elevados con atrofia e hipopigmentación central (F1). Había anestesia en las áreas afectadas. Con el estudio histológico fue relativamente fácil efectuar el diagnóstico de lepra lepromatosa.
La lepra es una infección granulomatosa crónica causada por los Mycobacterium lepra y Mycobacterium lepromatosis, ambos bacilos ácido alcohol resistentes, intracelulares obligados. El M. lepra fue descubierto por Gerhard Henrick Armauer Hansen (1841-1912) en 1873 (F2, F3), (1, 2).
Se transmite de persona a persona, con algunos casos anecdóticos reportados como zoonosis y un largo período de incubación (entre dos y seis años). Existen dos formas clínicas polares: lepra lepromatosa (multibacilar) y lepra tuberculoide (paucibacilar), con otras formas de características híbridas o intermedias.
Las diferentes manifestaciones clínicas van a dar lugar, según las características inmunológicas del huésped, a una fuerte respuesta inmune celular (Th1) que genera la lepra tuberculoide o a una baja respuesta celular con alta respuesta (Th2), generando una lepra lepromatosa (3).
En las formas tuberculoides solo se afecta la piel y los nervios periféricos pues hay pocos o ningún bacilo, por tanto, es muy poco transmisible. Las formas lepromatosas tienen compromiso sistémico progresivo e infectante que se manifiesta en piel, mucosas y nervios periféricos, puede afectar cualquier órgano del cuerpo, excepto el sistema nervioso central, con lesiones simétricas, mal definidas, nódulos infiltrados múltiples y/o placas de infiltración difusa, con fascies leonina y alopecia de las cejas, como en el caso que ilustramos. La afectación nerviosa se evidencia con anestesia simétrica e hiperestesia (signo tardío) y nervios palpables. La lepra lepromatosa, tiene dos formas de manifestación, lepra lepromatosa difusa y lepra lepromatosa nodular o lepra histioide (4). Se llega al diagnóstico por la sospecha clínica que se confirma con la baciloscopia, test de leprominoreacción, PCR y la biopsia- En esta ultima se encuentra compromiso masivo de toda la dermis (F4, F5) por macrófagos de aspecto espumoso (células de Virchow) llenos de bacilos (F6, F7) en forma de paquetes (globias), con pocos linfocitos. Hay una separación entre la epidermis aplanada y el infiltrado dérmico conocido como zona grenz (del alemán, borde o frontera) (F5, F8). Los macrófagos pueden distenderse con grandes grupos de bacilos de la lepra, las micobacterias son muy evidentes con la tinción de Ziehl Neelsen (F8-F10) y su modificación, la coloración de Fite-Faracao, estando presentes en gran número en los nervios cutáneos, en el endotelio y la media de los vasos pequeños y grandes (5).
-
Sarcoidosis (incorrecta). Ver Caso 41
-
Enfermedad de Rosai Dorfman (incorrecta). Ver Caso 109
-
Linfoma células B (incorrecta). Clínicamente las lesiones por linfoma cutáneo primario de células B son similares al caso presentado, aparece después de los 60 años, con nódulos asintomáticos, crecimiento lento y progresivo. Sin embargo la histología es completamente diferente, en la dermis hay infiltración difusa de células linfoides con citoplasma eosinófilo amplio, núcleos ovoides con nucléolo evidente y cromatina fina granular espaciada. En inmunohistoquímica es positivo para CD20, CD10, BCL-2 y BCL-6, con Ki-67 elevado.
Bibliografía
-
Hansen GHA (1874). Undersøgelser Angående Spedalskhedens Årsager (Investigaciones acerca de la etiología de la lepra). Norsk Mag. Laegervidenskaben (en noruego) 4: pp. 1-88 Free Text link
-
Irgens L. The discovery of Mycobacterium leprae. A medical achievement in the light of evolving scientific methods. Am J Dermatopathol. 1984;6 (4): 337-43. Pub Med
-
Misch EA, Berrington WR, Vary JC Jr, Hawn TR. Leprosy and the human genome. Microbiol Mol Biol Rev. 2010;74(4):589-620. Free Text Link
-
Talhari, C., Talhari, S., Penna, G. O. Clinical aspects of leprosy. Clinics in dermatology. 2015;33(1):26-37. Pub Med
-
Rodríguez G, Orozco LC. Lepra. Santafé de Bogotá: Instituto Nacional de Salud. 1996.
CASO 134
31 de enero 2022
Dra. Natalia Buchely Ibarra. Dermatopatologa Compensar. Dr. Juan Eduardo Rocha - Dra. Jaqueline Cifuentes Residentes Dermatopatología. Universidad CES. Mdlln, Col. Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay. Dr. Rodrigo Restrepo Profesor Programa Dermatopatología Universidad CES.
Caso cortesía Dr. Ernesto Peña, Dermatólogo Clínica Medellín. Medellín, Colombia.
Hombre de 76 años. Cuadro de 20 días de evolución consistente en pápulas foliculares pequeñas, color piel, en la zona lateral y superior de la frente, según el paciente tras el inicio del tratamiento farmacológico con alopurinol. Como antecedentes personales presenta gota.
Con los datos clínicos e histológicos suministrados ¿Cuál cree usted es el diagnóstico más probable?
A. Gota
B. Herpes folicular
C. Tricodisplasia espinulosa
D. Foliculitis cristalina
Solución y cierre del caso 10 de febrero
 F1 |  F2 |  F3 |
|---|---|---|
 F4 |  F5 |  F6 |
 F7Polarización |
Respuestas
Foliculitis cristalina Luisa Silva
Foliculitis cristalina Beatriz di Martino
Foliculitis cristalina Lili Rueda
Foliculitis cristalina Carlos Barria
Gota Carlos Cortés caballero
Tricodisplasia Espinulosa Jaime Campuzano
Foliculitis cristalina Aleydi Gómez
Foliculitis cristalina María Janeth Vargas
Foliculitis cristalina Paola Prieto Pérez
Foliculitis cristalina Mónica Ruiz
Gota María Gloria Mendoza de Sánchez
Tofo gotoso con eliminación transepidérmica.
Foliculitis cristalina Mónica Salazar
Foliculitis cristalina Carmen Camauta
Gota Jairo Sandoval
Foliculitis cristalina María del Consuelo Gómez
Foliculitis cristalina Esther mariela Estrada
Respuesta
D. Foliculitis cristalina (correcta)
También conocida como foliculitis cristalina infundibular necrotizante (FCIN), es un trastorno raro descrito por primera vez por Lucke en 1999, caracterizado por la presencia de múltiples pápulas foliculocéntricas, que contienen un material cristalino con predilección por las áreas seborreicas (F1). Se presenta alrededor de la quinta década de la vida sin predominio por ninguno de los sexos (1).
La etiología es desconocida. Sin embargo, se ha propuesto como causas la acumulación folicular de un material generado por levaduras del tipo Malassezia, bacterias como: Cutinebacterium acnes, Staphylococcus spp y/o lípidos sebáceos. Recientemente se ha propuesto una vía molecular, donde se observa un efecto paradójico de inhibidores antitumorales afectando las células madre del folículo piloso (2).
Histológicamente se observan depósitos filamentosos encerrados por columnas paraqueratósicas dentro del ostium del folículo parcialmente necrótico (F2-4). Bajo la evaluación microscópica en alto poder se observan estructuras cristalinas con aspecto filamentoso (F5-6). El material puede ser birrefringente con luz polarizada (F7) (1-2).
A. Gota (incorrecta). Aunque histológicamente es tentador atribuir la patología observada a eliminación de un tofo gotoso debe tenerse en cuenta la rareza de su aparición en la cara y la ausencia de depósitos de uratos en este paciente. Igualmente, en la biopsia no se observaron los típicos agregados birrefringentes de cristales de urato, asociado a inflamación granulomatosa en la dermis (F2). Finalmente, la eliminación selectiva de cristales de urato a través del folículo piloso no es una característica de la gota. Su eliminación es un fenómeno pasivo por adelgazamiento y necrosis de la epidermis en los sitios de tofos gotosos prominentes (3).
B. Herpes folicular (incorrecta). No se observan cambios los citopáticos virales típicos (4).
C. Tricodisplasia espinulosa (incorrecta). Es una enfermedad asociado a infección por poliomavirus, de presentación clínica similar a la FCIN. Sin embargo, siempre sobre una base de inmunosupresión. Histológicamente es muy diferente a la FCIN al no observarse depósitos de estructuras cristalinas sino taponamiento por queratina infundibular, con hiperplasia notable del epitelio propio de la vaina radicular interna y numerosos gránulos voluminosos de tricohialina eosinófila (5). Otro hallazgo notable es la ausencia de tallo piloso y papila folicular (5).
Bibliografía.
1- Saxer-Sekulic N, Vion-Gauthey B, Kaya G. Necrotizing Infundibular Crystalline Folliculitis: A Case Report of an Exceptional Lesion of Unknown Etiology. Dermatopathology (Basel). 2014 Jan 9;1(1):3-6. Free Text Link
2- Kossard S. Eruptive Necrotizing Infundibular Crystalline Folliculitis: An Expression of an Abortive Sebaceous Follicular Repair Pathway Linked to Committed Infundibular Stem Cells? Am J Dermatopathol. 2021;43(12):867-870. Free Text Link
3- Towiwat P, Chhana A, Dalbeth N. The anatomical pathology of gout: a systematic literature review. BMC Musculoskelet Disord. 2019 Apr 1;20(1):140. Free Text Link
4- Bello, C., Burgos, S., Cárdenas, C., et al. Foliculitis necrotizante herpética. Revista médica de Chile. 2012, 140(12), 1589-1592. Free Text Link
5- Moore M, Rampton R. Trichodisplasia espinulosa. [Actualizado el 6 de octubre de 2021]. En: StatPearls [Internet]. Treasure Island (FL): Publicación de StatPearls; 2022 ene-. Free Text Link
CASO 133
18 de enero 2022
Dr. Juan Eduardo Rocha - Dr. Reinhard Rodríguez. Residentes Dermatopatología. Universidad CES. Mdlln, Col.
Dra. Camila Montoya. Patóloga-Dermatopatóloga. MSPBS. Asunción, Paraguay. Dr. Rodrigo Restrepo M. Patólogo-Dermatopatólogo. Profesor Programa de Especialización en Dermatopatología. Universidad CES. Mdlln. Col. Caso cortesía Dra. Carolina Velázquez, Dermatóloga Universidad CES. Medellín, Colombia.
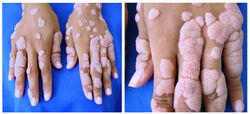
Mujer de 23 años sin antecedentes de importancia. Múltiples placas hiperqueratósicas, papilomatosas e irregulares en manos de tiempo desconocido de evolución. Con los datos clínicos e histológicos suministrados ¿Cuál cree usted es el diagnóstico más probable?
A. Xantomas verruciformes cutáneos
B. Epidermodisplasia verruciforme
C. Verrugas virales
D. Síndrome de Vohwinke
Solución y cierre del caso 25 de enero
 F1 |  F2Author: Unknown photographer/artistSource: Laboratory of Tumor Virus Biology - NIH-Visuals Online# AV-8610-3067, Dominio público, https://commons.wikimedia.org/w/index.php?curid=88384112 |  F3 |
|---|---|---|
 F4 |  F5 |  F6 |
Respuestas
Epidermodisplasia verruciforme Elizabeth Ball de Picón
Verrugas virales Juan Carlos Garces
Epidermodisplasia verruciforme Vanessa García Valencia
Verrugas virales Luciana Battipiede
Verrugas virales Mónica Salazar
Verrugas virales María Gloria Mendoza de Sánchez
Verrugas virales Anónimo
Verrugas virales Aloíso Gamonal
Verrugas virales Gerardo Prada
Verrugas virales Verónica Posso
Verrugas virales Carlos Barria
Epidermodisplasia verruciforme Anónimo
Verrugas virales Fernando Cabo
Epidermodisplasia verruciforme Elena Gallego Domínguez
Epidermodisplasia verruciforme Camilo Andrés Pérez Montiel
Verrugas virales Juan David Ruiz Restrepo
Verrugas, no descartaria epidermodisplasia verruciforme.
Epidermodisplasia verruciforme José Abraham Jaramillo Osorio
Verrugas virales Marco Alfonso Nieto García
Epidermodisplasia verruciforme Gustavo Antonio Posso García
Verrugas virales Jaime Campuzano
Epidermodisplasia verruciforme Carmen Adela Salas
Verrugas virales Mayra Carrijo-Rochael
Epidermodisplasia verruciforme Nicolás Dávila Martínez
Verrugas virales Carmen Camauta
Epidermodisplasia verruciforme Erika Stephania Alvarado Arana
Epidermodisplasia verruciforme Eduardo Garzón Aldas
Respuesta
C. Verrugas virales (correcta)
Este es un caso de compromiso extenso por verrugas virales (VV) no asociadas a ningún otro hallazgo relevante. Las VV corresponden a neoplasias benignas de la piel producidas por la infección con el virus del papiloma humano (VPH), un virus con genoma ADN bicatenario que por lo tanto pertenecen al Grupo I de la Clasificación de Baltimore (F2). Las VV pueden aparecer a cualquier edad y sin distinción por género o localización. Existen más de 200 serotipos de VPH descritos hasta la fecha, siendo los serotipos 2 y 4 relacionados con verrugas comunes, tipos 3, 10 y 28 con verrugas planas, tipo 1 con las verrugas plantares, y tipos 6 y 11 con verrugas anogenitales(1).
Su apariencia clínica no es uniforme. Las VV comunes se describen como pápulas, nódulos o placas queratósicas rugosas, las cuales pueden aparecer aisladas o agrupadas (F1) que a la dermatoscopia destacan la presencia de capilares trombosados superficiales(2).
Microscópicamente la imagen es típica, caracterizada por proliferación epidérmica con patrón acantósico y papilomatoso (F3), asociado a hiperqueratosis e hipergranulosis (F4). Como hallazgo común se puede observar hemorragia intracórnea. Los queratinocitos muestran halos perinucleares y gránulos de queratohialina gruesos (F5-F6). Es posible observar mitosis en el estrato basal, sobre todo en lesiones irritadas o inflamadas (3).
A. Xantomas verruciformes cutáneos (Incorrecta). Histológicamente se identifican macrófagos espumosos a nivel de las papilas dérmicas (Ver caso 63) .
B. Epidermodisplasia verruciforme (Incorrecta). Puede ser heredada (genodermatosis) o adquirida relacionada con inmunosupresión, ambas asociadas a la infección por ciertos serotipos de VPH. Las características histológicas son similares a las de una verruga plana, pero los queratinocitos muestran un citoplasma basófilo, particularmente en lesiones pitiriasiformes (no observado en este caso). En casos hereditarios, los estudios genéticos y antecedente familiar resultan de utilidad para establecer el diagnóstico.
D. El síndrome de Vohwinkel (Incorrecta). Es una entidad caracterizada por la tríada: queratodermia palmo-plantar difusa “en panal de abejas”; lesiones queratósicas lineales o “en estrella de mar” en los codos y las rodillas; y bandas fibrosas constrictivas en los dedos de las manos y los pies (pseudoainhum). Los hallazgos histológicos característicos son: estrato córneo marcadamente engrosado, hipergranulosis e hiperqueratosis con núcleos redondos retenidos en el estrato córneo. No se observan cambios citopáticos virales.
Bibliografía
-
Al Aboud AM, Nigam PK. Wart. [Updated 2021 Aug 11]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan. Free text link
-
Bacaj P, Burch D. Human Papillomavirus Infection of the Skin. Arch Pathol Lab Med. 2018 Jun;142(6):700-705. Free text link
-
Sánchez-García V, Sanz A, Eloy C, Vera Á, Martín T, Sánchez-Fajardo F. Epidermodisplasia verruciforme. Actas Dermo-Sifiliográficas. 2005;96(8):531-533. Free text link
-
Blankenship DW, Zech L, Mirzabeigi M, Venna S. Verruciform xanthoma of the upper-extremity in the absence of chronic skin disease or syndrome: a case report and review of the literature. J Cutan Pathol. 2013 Aug;40(8):745-52. PubMed
-
Florero V, Martínez del Sel J, Dahbar M, Navajas D, Allevato M. Síndrome de Vohwinkel o queratodermia hereditaria mutilante. Revista de la Asociación Colombiana de Dermatología y Cirugía Dermatológica. 2017;25(4):329-333. Free text link